
T1D Info
Healthcare Professionals
About Us
Thuốc điều trị tiểu đường tuýp 1 và liệu pháp mới nhất hiện nay
Edited: 06.05.2026
Thuốc điều trị tiểu đường tuýp 1 hiện nay chỉ xoay quanh insulin. Các phác đồ điều trị chuẩn y khoa hiện tại dành cho bệnh nhân là các loại insulin khác nhau, liều lượng phù hợp cho từng người bệnh. Mời bạn cùng Hello Type 1 tìm hiểu các loại insulin trong bài viết này nhé!
Insulin nhanh thường được dùng trước bữa ăn
Nhóm này còn được gọi là "Insulin bữa ăn". Mục tiêu chính là xử lý lượng đường (Glucose) nạp vào cơ thể ngay sau khi ăn, giúp đường huyết không tăng quá cao sau bữa chính.
Insulin tác dụng nhanh (Insulin Analog)
Các loại phổ biến: Insulin Aspart (NovoRapid), Insulin Lispro (Humalog), Insulin Glulisine (Apidra).
Đặc điểm: Là loại dung dịch trong suốt. Tác dụng xuất hiện gần như ngay lập tức sau khi tiêm, mô phỏng chính xác sự tiết insulin của cơ thể khi có thức ăn.
Thời gian hoạt động: Bắt đầu có tác dụng sau 5 - 15 phút; đạt đỉnh sau 1 - 2 giờ; kết thúc sau 3 - 5 giờ.
Cách sử dụng: Tiêm ngay trước khi ăn (khoảng 0 - 15 phút). Vì tác dụng quá nhanh, người bệnh cần đảm bảo dùng bữa ngay sau khi tiêm để tránh hạ đường huyết đột ngột.
Insulin tác dụng ngắn (Insulin Human / Regular)
Các loại phổ biến: Actrapid, Humulin R, Novolin R.
Đặc điểm: Là dung dịch trong suốt. Đây là loại insulin có cấu trúc giống insulin người. Tác dụng chậm hơn loại Analog một chút.
Thời gian hoạt động: Bắt đầu có tác dụng sau 30 - 60 phút; đạt đỉnh sau 2 - 4 giờ; kết thúc tác dụng sau 5 - 8 giờ.
Cách sử dụng: Bắt buộc tiêm trước bữa ăn khoảng 30 phút. Thời gian chờ này là cần thiết để thuốc kịp ngấm vào máu đúng lúc thức ăn được tiêu hóa.
Nhóm này được gọi là "insulin nền". Mục tiêu là duy trì một mức insulin ổn định trong máu suốt cả ngày và đêm, giúp kiểm soát đường huyết do gan giải phóng ra khi bạn không ăn (như lúc ngủ hoặc giữa các bữa ăn).
Insulin tác dụng trung bình (NPH)
Các loại phổ biến: Insulatard, Humulin N, Novolin N.
Đặc điểm: Có màu trắng đục như sữa.
Thời gian hoạt động: Bắt đầu có tác dụng sau 1 - 2 giờ; đạt đỉnh sau 4 - 10 giờ; hết tác dụng sau 12 - 18 giờ.
Cách sử dụng: Thường tiêm 1 - 2 lần mỗi ngày. Vì loại này có một "đỉnh" tác dụng rõ rệt vào giữa chu kỳ, bạn cần lưu ý ăn nhẹ để tránh hạ đường huyết vào thời điểm đỉnh của thuốc (thường là giữa đêm nếu tiêm trước khi ngủ).
Insulin tác dụng kéo dài (Insulin Analog)
Các loại phổ biến: Insulin Glargine (Lantus, Toujeo), Insulin Detemir (Levemir), Insulin Degludec (Tresiba).
Đặc điểm: Là dung dịch trong suốt. Đây là nhóm insulin hiện đại nhất, tạo ra nồng độ insulin "nền" và ổn định, gần như không có đỉnh tác dụng.
Thời gian hoạt động: Bắt đầu có tác dụng sau 1 - 4 giờ; kéo dài suốt 24 giờ (riêng loại Degludec có thể kéo dài trên 42 giờ).
Cách sử dụng: Tiêm 1 lần duy nhất trong ngày vào một khung giờ cố định (thường là buổi tối trước khi đi ngủ hoặc buổi sáng). Nhóm này rất ít gây hạ đường huyết về đêm so với nhóm NPH.
Nhóm insulin hỗn hợp (Insulin trộn sẵn - Premixed)
Các loại phổ biến: Insulin người (Human Insulin) như Mixtard 30, Humulin 70/30, Scilin M30; Insulin Analog (thế hệ mới) như NovoMix 30 (30% Aspart nhanh), Humalog Mix 75/25 hoặc 50/50 (Lispro), Ryzodeg 70/30 (kết hợp Aspart và Degludec tác dụng siêu dài).
Đặc điểm: Giảm số lần tiêm trong ngày (thường chỉ cần 2 lần thay vì 3-4 lần), có 2 "đỉnh" tác dụng (đỉnh đầu tiên giải quyết lượng đường từ thức ăn, đỉnh thứ hai giúp ổn định đường huyết giữa các bữa ăn và ban đêm).
Thời gian hoạt động: phần insulin nhanh bắt đầu có tác dụng sau 5 – 30 phút, trong khi phần insulin trung bình/dài tạo ra các đỉnh tác dụng kéo dài từ 2 – 12 giờ tiếp theo. Tổng thời gian duy trì hiệu lực của thuốc thường dao động từ 10 – 24 giờ tùy loại
Cách sử dụng: Lăn nhẹ bút hoặc lọ thuốc giữa hai lòng bàn tay cho đến khi dịch đục đều và tiêm dưới da vào thời điểm phù hợp theo toa của bác sĩ.
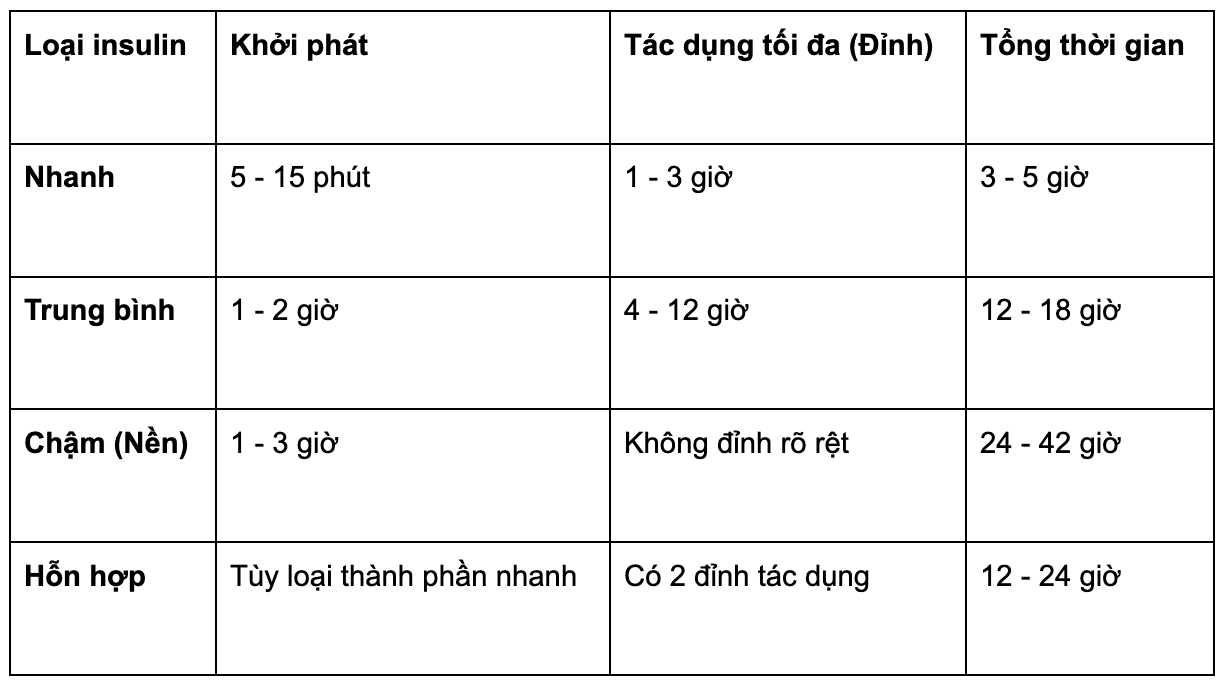
Bảng phân loại insulin
Insulin là biện pháp điều trị bắt buộc ở người bệnh típ 1
Trong bệnh đái tháo đường típ 1, tuyến tụy bị hệ miễn dịch tấn công và phá hủy các tế bào beta, dẫn đến việc cơ thể ngưng sản xuất insulin hoàn toàn. Dưới đây là lý do tại sao thuốc viên (như Metformin, SU,...) không thể thay thế được insulin trong điều trị đái tháo đường típ 1.
Hầu hết các loại thuốc viên hạ đường huyết hoạt động dựa trên việc hỗ trợ lượng insulin vẫn còn tồn tại trong cơ thể. Ví dụ:
Metformin: Giúp cơ thể nhạy cảm hơn với insulin có sẵn (giảm đề kháng insulin - cơ chế gây đái tháo đường típ 2).
Sulfonylurea: Kích thích tuyến tụy sản xuất thêm insulin.
Vì bệnh nhân típ 1 hoàn toàn không còn insulin, các loại thuốc này sẽ không có "đối tượng" để tác động.
Insulin được ví như chiếc chìa khóa để mở cửa tế bào cho đường (glucose) đi vào tạo năng lượng. Ở bệnh nhân típ 1, bạn mất hoàn toàn chìa khóa. Thuốc viên không phải là chìa khóa, nên cách duy nhất để duy trì sự sống là đưa insulin trực tiếp từ bên ngoài vào cơ thể thông qua đường tiêm.
Do tuyến tụy đã "ngừng việc" vĩnh viễn, người bệnh típ 1 bắt buộc phải dùng insulin ngoại sinh để thay thế chức năng của tuyến tụy, thay vì dùng thuốc viên để điều chỉnh.
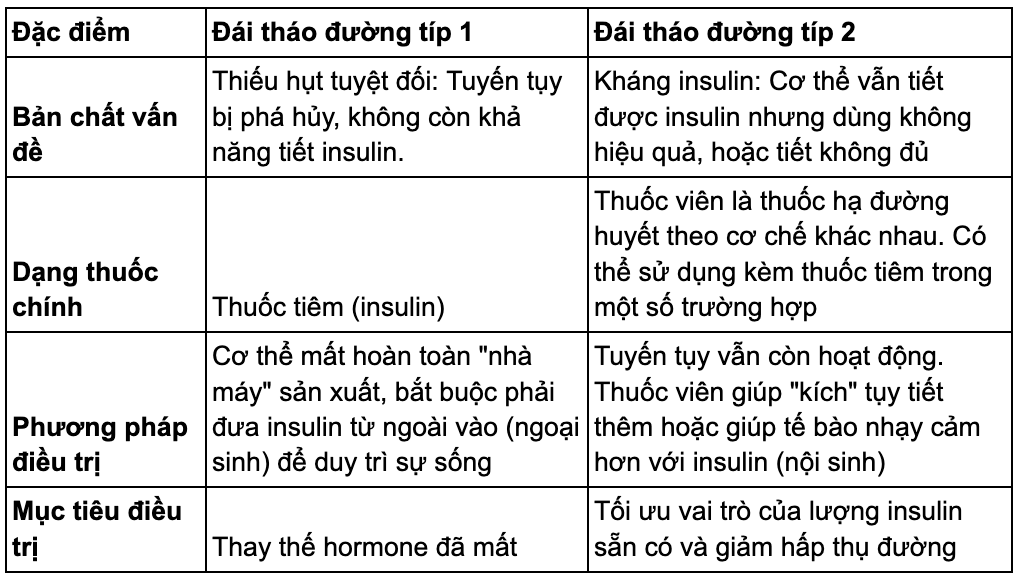
So sánh: Tại sao típ 1 dùng thuốc tiêm với típ 2 dùng thuốc viên
Mô hình Basal - Bolus được coi là "tiêu chuẩn vàng" trong điều trị insulin vì nó mô phỏng gần như chính xác cách thức hoạt động tự nhiên của tuyến tụy ở người khỏe mạnh.
Cấu trúc của mô hình Basal - Bolus
Liệu pháp basal - bolus chia lượng insulin đưa vào cơ thể thành hai vai trò riêng biệt:
Insulin Basal (Insulin nền)
Sử dụng insulin tác dụng dài (như Lantus, Toujeo, Degludec).
Vai trò: Duy trì một lượng insulin nhỏ, ổn định suốt 24 giờ để kiểm soát đường huyết giữa các bữa ăn và khi ngủ (ngay cả khi không ăn, gan vẫn liên tục giải phóng đường vào máu).
Insulin Bolus (Insulin bữa ăn)
Sử dụng insulin tác dụng nhanh/ngắn (như Novorapid, Humalog, Apidra).
Vai trò: Tiêm ngay trước các bữa ăn chính để "xử lý" lượng đường tăng vọt từ thực phẩm.
Tại sao đây là "Tiêu chuẩn vàng"?
Khác với insulin hỗn hợp (cố định tỷ lệ), mô hình Basal - Bolus mang lại những ưu điểm vượt trội mà các bài viết phổ thông thường bỏ qua:
Sự linh hoạt tối đa: Người bệnh có thể điều chỉnh liều Bolus tùy theo lượng tinh bột (carb) họ ăn hoặc thay đổi giờ ăn mà không ảnh hưởng đến liều nền.
Kiểm soát đường huyết 24/7: Mô hình giúp duy trì đường huyết ổn định cả ngày lẫn đêm, giảm thiểu tối đa các khoảng trống không có insulin trong máu.
Cá nhân hóa: Bác sĩ có thể tinh chỉnh riêng biệt liều nền hoặc liều bữa ăn dựa trên nhu cầu thực tế của từng bệnh nhân, điều mà insulin trộn sẵn (remixed) không làm được.
Máy bơm insulin giúp giảm số lần tiêm mỗi ngày
Máy bơm insulin tự động là một thiết bị điện tử nhỏ gọn, có kích cỡ tương đương một chiếc điện thoại di động, được đeo trên người để cung cấp insulin liên tục dưới da suốt 24 giờ.
Đây là công nghệ tiên tiến nhất hiện nay, hoạt động như một tuyến tụy thực sự thông qua sự kết hợp của 3 bộ phận:
Cảm biến đường huyết liên tục (CGM): Một thiết bị nhỏ dán trên da giúp đo đường huyết cứ mỗi 5 phút một lần mà không cần bấm đầu ngón tay.
Máy bơm insulin: Thiết bị chứa insulin gắn trên người, đưa thuốc vào cơ thể qua một ống nhỏ dưới da.
Thuật toán thông minh: Kết nối không dây giữa CGM và máy bơm. Thuật toán sẽ tự động tính toán: nếu đường huyết tăng, máy tự tăng liều insulin; nếu đường huyết giảm, máy tự giảm hoặc ngắt liều để tránh hạ đường huyết.
Điểm đột phá nhất của công nghệ này là khả năng mô phỏng gần như hoàn hảo chức năng của một "tuyến tụy nhân tạo". Khi kết hợp với cảm biến đo đường huyết liên tục (CGM), hệ thống có thể tự động tính toán và điều chỉnh liều lượng insulin nạp vào dựa trên nồng độ đường thực tế trong máu.
Điều này giúp duy trì đường huyết ổn định trong ngưỡng an toàn, đồng thời chủ động ngăn ngừa các đợt hạ đường huyết nguy hiểm, đặc biệt là vào ban đêm khi người bệnh đang ngủ.
Hạ đường huyết
Chóng mặt, xay xẩm, vã mồ hôi,... có thể gợi ý tình trạng hạ đường huyết
Nguyên nhân: Xảy ra khi liều insulin quá cao so với lượng tinh bột ăn vào, hoặc do bạn bỏ bữa, ăn muộn và vận động quá sức sau khi tiêm.
Dấu hiệu nhận biết: Cơ thể vã mồ hôi lạnh, run rẩy, tim đập nhanh, đói cồn cào, chóng mặt hoặc cảm thấy lo âu, bứt rứt.
Cách khắc phục, hạn chế: Cần ăn ngay 15g đường (như 3 viên đường, 1/2 cốc nước ngọt hoặc kẹo) và tuân thủ đúng giờ giấc các bữa ăn trong ngày..
Loạn dưỡng mô mỡ tại điểm tiêm
Nguyên nhân: Do tiêm quá nhiều lần vào cùng một vị trí hoặc tái sử dụng kim tiêm nhiều lần gây tổn thương các mô dưới da.
Dấu hiệu nhận biết: Xuất hiện các cục u cứng, sưng tấy (phì đại) hoặc các vùng da bị lõm xuống (teo mô mỡ) ngay tại vị trí thường xuyên tiêm.
Cách khắc phục, hạn chế: Bạn cần luân chuyển vị trí tiêm liên tục theo vòng tròn và không nên tái sử dụng kim tiêm quá nhiều lần để bảo vệ mô dưới da
Explore more articles