
T1D Info
Healthcare Professionals
About Us
Suy thận xảy ra với tiểu đường tuýp mấy?
Edited: 09.05.2026

Nhiều người bệnh đái tháo đường thường sống trong nỗi lo lắng về các biến chứng nguy hiểm, trong đó suy thận là nỗi ám ảnh lớn nhất vì nó ảnh hưởng trực tiếp đến chất lượng sống và tuổi thọ. Bài viết này sẽ giải đáp chính xác thắc mắc suy thận xảy ra với đái tháo đường tuýp mấy, giúp bạn nhận diện sớm các dấu hiệu tổn thương thận thông qua chỉ số Albumin niệu hay mức lọc cầu thận eGFR, giúp người bệnh sẽ có cái nhìn đúng đắn để chủ động kiểm soát HbA1c và bảo vệ chức năng thận.
Suy thận xảy ra với đái tháo đường tuýp mấy?
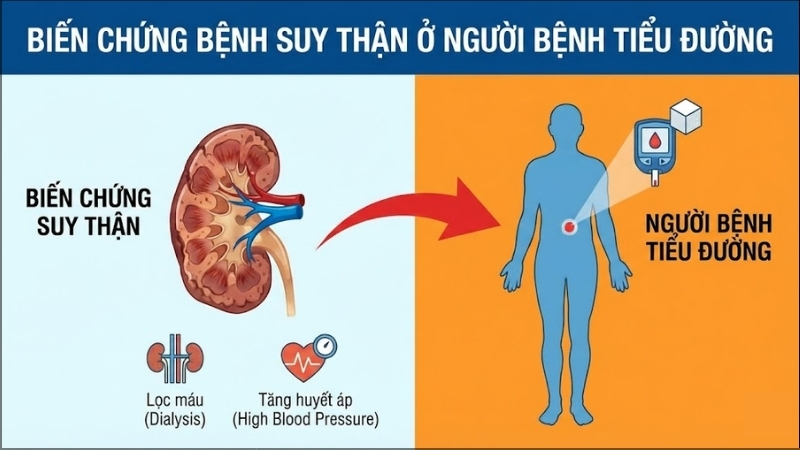
Suy thận, hay còn gọi là bệnh thận do đái tháo đường, là một biến chứng cực kỳ nghiêm trọng có thể xảy ra ở cả người mắc đái tháo đường tuýp 1 và tuýp 2. Theo các số liệu thống kê, cứ 3 người chung sống với bệnh đái tháo đường thì trung bình sẽ có 1 người gặp phải biến chứng về thận.
Bệnh thận là một biến chứng cực kỳ nghiêm trọng có thể xảy ra ở cả người mắc đái tháo đường tuýp 1 và tuýp 2
Nguy cơ suy thận ở bệnh nhân đái tháo đường tuýp 1
Đái tháo đường tuýp 1 thường khởi phát khi bệnh nhân còn trẻ, giai đoạn mà cơ thể hoàn toàn không sản xuất đủ lượng insulin cần thiết. Do đó, lượng đường trong máu tăng cao sẽ âm thầm phá hủy hệ thống lọc của thận qua nhiều năm. Tình trạng này khiến các mạch máu nhỏ bên trong thận bị hẹp lại và tắc nghẽn, khiến thận không nhận đủ máu để hoạt động bình thường.
Dấu hiệu sớm nhất của tổn thương thận ở nhóm này là sự xuất hiện của albumin (một loại protein) trong nước tiểu do các bộ lọc đã bị hỏng và để rò rỉ chất đạm ra ngoài. Nếu không được phát hiện sớm và có kế hoạch điều trị, kiểm soát đường huyết tốt, bệnh sẽ tiến triển chậm nhưng chắc chắn đến giai đoạn suy thận hoàn toàn, làm mất khả năng lọc chất thải tự nhiên của cơ thể.
Biến chứng thận ở người đái tháo đường tuýp 2
Khác với tuýp 1, biến chứng thận ở người đái tháo đường tuýp 2 thường gặp ở lứa tuổi trên 40, có mối liên hệ mật thiết với tình trạng thừa cân và yếu tố di truyền. Ở nhóm bệnh này, dù cơ thể vẫn tạo ra insulin nhưng lại không thể sử dụng hiệu quả. Một đặc điểm đáng lưu ý là đái tháo đường tuýp 2 thường đi kèm với tình trạng huyết áp cao, điều này vô tình tạo thêm áp lực nặng nề lên hệ thống lọc vốn đã suy yếu, từ đó đẩy nhanh tốc độ dẫn đến suy thận.
Người bệnh ở giai đoạn muộn của biến chứng thường gặp những triệu chứng rõ rệt do cơ thể bị tích tụ chất thải và chất lỏng quá mức. Các dấu hiệu điển hình bao gồm phù nề bàn chân, tay hoặc vùng mắt; nước tiểu xuất hiện bọt bất thường; kèm theo đó là cảm giác khó thở và mệt mỏi kéo dài. Việc nhận diện sớm các dấu hiệu này đóng vai trò sống còn trong việc ngăn chặn bệnh diễn tiến xấu hơn.
So sánh mức độ rủi ro giữa hai nhóm bệnh
Mặc dù hai loại đái tháo đường có nguyên nhân khởi phát và đối tượng khác nhau, nhưng mức độ rủi ro đối với thận lại có nhiều điểm tương đồng khi cả hai đều ghi nhận tỷ lệ biến chứng khoảng 33%. Cơ chế phá hủy của chúng đều tập trung vào việc làm hại các tiểu cầu thận – những cụm mạch máu nhỏ đảm nhận chức năng lọc chất thải chính. Thêm vào đó, cả hai loại bệnh đều có thể gây tổn thương dây thần kinh bàng quang, tạo ra áp lực ngược dòng làm hỏng thận khi bàng quang chứa đầy nước tiểu mà không được giải tỏa kịp thời.
Bên cạnh yếu tố đường huyết, các nguy cơ như hút thuốc, mỡ máu cao (cholesterol) và béo phì sẽ làm tăng đáng kể khả năng suy thận cho cả hai nhóm bệnh nhân. Chính vì vậy, phương pháp phòng ngừa hiệu quả nhất được khuyến nghị là phải kiểm soát chặt chẽ cả đường huyết lẫn huyết áp. Đồng thời, người bệnh cần duy trì lối sống lành mạnh và thực hiện xét nghiệm nước tiểu tầm soát định kỳ ít nhất một lần mỗi năm để phát hiện sớm các tổn thương và can thiệp kịp thời.
Cơ chế gây tổn thương thận do đường huyết cao
Tình trạng đường huyết cao kéo dài được xem là tác nhân chính dẫn đến bệnh thận do đái tháo đường. Khi cơ thể không thể kiểm soát tốt lượng đường trong máu, quá trình chuyển hóa glucose thông thường sẽ bị quá tải, buộc cơ thể phải kích hoạt các con đường chuyển hóa phụ và tăng cường sản sinh các sản phẩm trung gian có hại.
Tình trạng tổn thương vi mạch tại cầu thận
Cầu thận vốn là một mạng lưới gồm các cụm mạch máu cực nhỏ, đóng vai trò như những bộ lọc quan trọng để loại bỏ chất thải ra khỏi máu. Tuy nhiên, nồng độ glucose trong máu quá cao sẽ phá hủy các mạch máu này bằng cách làm chúng hẹp lại và dần bị tắc nghẽn theo thời gian. Khi các mạch máu bị tổn thương, thận không còn nhận đủ lượng máu và oxy cần thiết, dẫn đến sự suy giảm chức năng của các đơn vị lọc.
Nghiêm trọng hơn, tình trạng tăng đường huyết còn làm biến đổi cấu trúc sâu bên trong cầu thận, khiến màng đáy bị dày lên và làm chết các tế bào quan trọng tham gia vào hàng rào lọc. Quá trình này diễn ra kéo dài sẽ dẫn đến tình trạng xơ hóa, tạo thành các mô sẹo bên trong các đơn vị lọc. Kết quả là thận dần mất khả năng đào thải chất thải và dịch thừa ra khỏi cơ thể, gây ảnh hưởng trực tiếp đến tính mạng người bệnh.
Tiểu đường dẫn đến thận dần mất khả năng đào thải chất thải và dịch thừa ra khỏi cơ thể
Vai trò của Albumin niệu trong chẩn đoán sớm
Trong y học, chỉ số Albumin niệu được coi là một "tiếng chuông cảnh báo" sớm vô cùng quan trọng vì nó phản ánh dấu hiệu rò rỉ của bộ lọc thận. Ở người khỏe mạnh, các phân tử protein lớn như albumin sẽ được giữ lại trong máu thay vì đi qua bộ lọc, nhưng khi mạch máu cầu thận bị hư hại, albumin sẽ lọt qua và xuất hiện trong nước tiểu. Vì phần lớn người bệnh ở giai đoạn đầu đều không có triệu chứng lâm sàng rõ rệt như phù nề hay mệt mỏi, nên xét nghiệm nước tiểu tìm albumin là cách hiệu quả nhất để phát hiện tổn thương thận ngay từ lúc khởi phát.
Việc phát hiện sớm tình trạng albumin trong nước tiểu mang lại cơ hội can thiệp kịp thời cho người bệnh. Dựa trên kết quả này, bác sĩ có thể chỉ định các loại thuốc phù hợp nhằm làm chậm quá trình mất chức năng thận và ngăn ngừa bệnh tiến triển thành suy thận. Do đó, các nguồn tin y khoa luôn khuyến cáo người bệnh đái tháo đường nên chủ động thực hiện xét nghiệm nước tiểu ít nhất một lần mỗi năm để tầm soát và bảo vệ sức khỏe thận một cách tốt nhất.
Dấu hiệu nhận biết sớm bệnh thận do đái tháo đường
Ở những giai đoạn đầu, bệnh thận do đái tháo đường thường diễn tiến âm thầm và không gây ra bất kỳ triệu chứng rõ rệt nào khiến người bệnh dễ dàng chủ quan. Khi bệnh đã tiến triển sang các giai đoạn muộn hơn, các dấu hiệu lâm sàng mới bắt đầu bộc lộ rõ rệt, gây ảnh hưởng trực tiếp đến chất lượng cuộc sống của người bệnh.
Thay đổi trong thói quen tiểu tiện và tính chất nước tiểu
Những thay đổi trong hệ tiết niệu chính là những dấu hiệu đầu tiên giúp người bệnh nhận diện tình trạng sức khỏe của thận và bàng quang. Các biểu hiện này bao gồm:
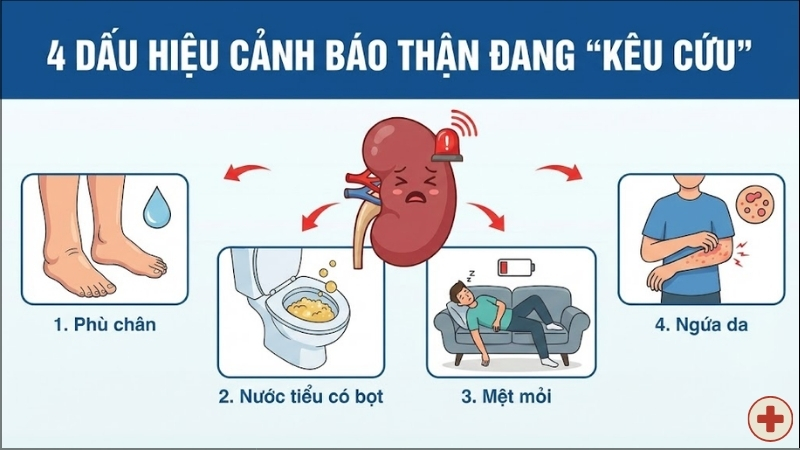
Nước tiểu có bọt: Đây là một dấu hiệu điển hình và quan trọng cảnh báo hệ thống lọc của thận đang gặp vấn đề. Khi các bộ lọc bị tổn thương, protein từ máu sẽ rò rỉ vào nước tiểu, tạo ra lớp bọt li ti mà bình thường không có.
Thay đổi tần suất tiểu tiện: Người bệnh thường xuyên cảm thấy cần đi tiểu, đặc biệt là tình trạng tiểu đêm nhiều lần gây gián đoạn giấc ngủ. Ngoài ra, tổn thương thần kinh do tiểu đường có thể làm bàng quang mất cảm giác đầy, tạo áp lực tích tụ và gây hại ngược lại cho thận.
Dấu hiệu nhiễm trùng đường tiết niệu: Do lượng đường trong nước tiểu cao tạo môi trường thuận lợi cho vi khuẩn phát triển, người bệnh dễ bị nhiễm trùng với các biểu hiện như tiểu buốt, nước tiểu đục, có mùi nồng hoặc đôi khi có lẫn máu.
Các dấu hiệu cảnh báo biến chứng bệnh thận do đái tháo đường
Các biểu hiện lâm sàng khác trên cơ thể
Khi chức năng lọc của thận bị suy giảm nghiêm trọng, các chất thải và dịch thừa không được đào thải hiệu quả sẽ tích tụ và gây ra các biến đổi trên toàn cơ thể. Người bệnh cần đặc biệt lưu tâm đến các biểu hiện sau:
Tình trạng phù nề: Do cơ thể bị tích tụ muối và nước, người bệnh sẽ thấy sưng tấy ở các vị trí như bàn chân, mắt cá chân, bàn tay hoặc vùng xung quanh mắt. Đây là dấu hiệu cho thấy thận không còn khả năng duy trì sự cân bằng dịch trong cơ thể.
Mệt mỏi kéo dài do thiếu máu: Thận đóng vai trò quan trọng trong việc kích thích tạo tế bào hồng cầu để vận chuyển oxy. Khi thận bị tổn thương, khả năng này giảm đi dẫn đến tình trạng thiếu máu, khiến người bệnh luôn cảm thấy yếu sức, thiếu năng lượng và thường xuyên khó thở.
Ngứa da: Thận suy giảm không lọc được urê và chất độc khỏi máu, chúng tích tụ kích thích đầu màng dây thần kinh da gây ngứa dai dẳng. Da khô do mất nước và rối loạn khoáng chất càng làm triệu chứng nặng thêm.
Ảnh hưởng đến tiêu hóa và thần kinh: Các độc tố tích tụ trong máu có thể khiến người bệnh mất cảm giác ngon miệng, hay buồn nôn, ngứa ngáy toàn thân. Ở mức độ nặng hơn, người bệnh có thể gặp tình trạng lú lẫn, khó khăn trong việc suy nghĩ và huyết áp cũng trở nên khó kiểm soát hơn so với trước đây.
Giải pháp phòng ngừa suy thận cho người tiểu đường
Bệnh thận do đái tháo đường là một biến chứng nghiêm trọng, ảnh hưởng đến khoảng một phần ba số người mắc bệnh tiểu đường. Để bảo vệ hệ thống lọc của thận và ngăn chặn nguy cơ suy thận, người bệnh cần thực hiện một kế hoạch quản lý toàn diện.
Kiểm soát các chỉ số sinh tồn và xét nghiệm định kỳ
Việc duy trì các chỉ số cơ thể trong phạm vi cho phép là phương pháp hiệu quả nhất để bảo vệ những mạch máu nhỏ trong thận khỏi những tổn thương không đáng có. Để thực hiện điều này, người bệnh cần lưu ý các vấn đề sau:
Kiểm soát đường huyết ổn định: Người bệnh cần duy trì mức đường huyết mục tiêu (thường là chỉ số HbA1c dưới 7%) để ngăn ngừa tình trạng tăng đường huyết kéo dài. Điều này giúp hạn chế sự hẹp và tắc nghẽn các mạch máu lọc, vốn là tác nhân chính gây ra bệnh thận.
Quản lý huyết áp và Cholesterol: Huyết áp cao gây áp lực lớn và làm xơ hóa các đơn vị lọc, vì vậy mục tiêu lý tưởng là giữ huyết áp dưới 140/90 mm Hg. Đồng thời, việc kiểm soát Cholesterol và Lipid trong máu cũng giúp bảo vệ toàn bộ hệ thống mạch máu, bao gồm cả các mạch máu dẫn đến tim và não.
Thực hiện xét nghiệm tầm soát định kỳ: Người bệnh nên thực hiện xét nghiệm nước tiểu hàng năm để tìm albumin niệu, một dấu hiệu cảnh báo sớm khi thận bắt đầu rò rỉ protein. Bên cạnh đó, xét nghiệm máu đo chỉ số eGFR (tốc độ lọc cầu thận) cũng rất quan trọng để bác sĩ đánh giá chính xác khả năng lọc chất thải của thận.

Người bệnh cần duy trì mức đường huyết mục tiêu (thường là chỉ số HbA1c dưới 7%) để ngăn ngừa tình trạng tăng đường huyết kéo dài
Xây dựng lối sống lành mạnh và chế độ ăn bảo vệ thận
Lối sống hằng ngày đóng vai trò nền tảng trong việc giảm tải áp lực cho thận và ngăn chặn các biến chứng tiến triển nặng hơn. Chế độ sinh hoạt khoa học mà người bệnh nên tuân thủ bao gồm:
Chế độ dinh dưỡng thân thiện với thận: Người bệnh cần chủ động cắt giảm muối (dưới 2.300 mg mỗi ngày) để kiểm soát huyết áp và giảm phù nề. Ngoài ra, việc hạn chế đường bổ sung và kiểm soát lượng đạm (protein) nạp vào là rất cần thiết để tránh làm trầm trọng thêm các tổn thương tại thận.
Duy trì vận động và cân nặng hợp lý: Việc tập thể dục ít nhất 30 phút mỗi ngày không chỉ giúp giữ cân nặng ổn định mà còn giúp cơ thể sử dụng insulin hiệu quả hơn. Hơn nữa, người bệnh cần lưu ý uống đủ nước và lựa chọn các thực phẩm nguyên bản như rau củ tươi, ngũ cốc nguyên hạt để cung cấp dưỡng chất sạch cho cơ thể.
Từ bỏ các thói quen có hại: Ngừng hút thuốc lá là việc làm cấp thiết vì chất độc trong thuốc lá phá hủy trực tiếp mạch máu thận. Người bệnh cũng cần cẩn trọng, không tự ý sử dụng các loại thuốc giảm đau kháng viêm (NSAIDs) hoặc thực phẩm bổ sung thảo dược khi chưa hỏi ý kiến bác sĩ vì chúng có thể gây độc cho thận.
Tham khảo dịch vụ chăm sóc chuyên sâu
Để quản lý bệnh một cách toàn diện, người bệnh nên tìm kiếm sự hỗ trợ từ một đội ngũ chuyên gia thay vì chỉ tự theo dõi tại nhà. Ngoài bác sĩ điều trị thông thường, việc tham khảo ý kiến từ các bác sĩ chuyên về thận và các chuyên gia tư vấn dinh dưỡng sẽ giúp bạn xây dựng được lộ trình chăm sóc cá nhân hóa, từ việc điều chỉnh thực đơn hằng ngày đến cách bảo vệ bộ lọc của thận một cách tốt nhất.
Trong quá trình này, bác sĩ có thể chỉ định thêm một số loại thuốc bảo vệ thận đặc biệt. Ngay cả khi huyết áp của bạn đang ở mức bình thường, những loại thuốc này vẫn mang lại lợi ích rất lớn trong việc giữ cho chức năng thận ổn định và ngăn ngừa các tổn thương tiến triển nặng hơn.
Các câu hỏi liên quan
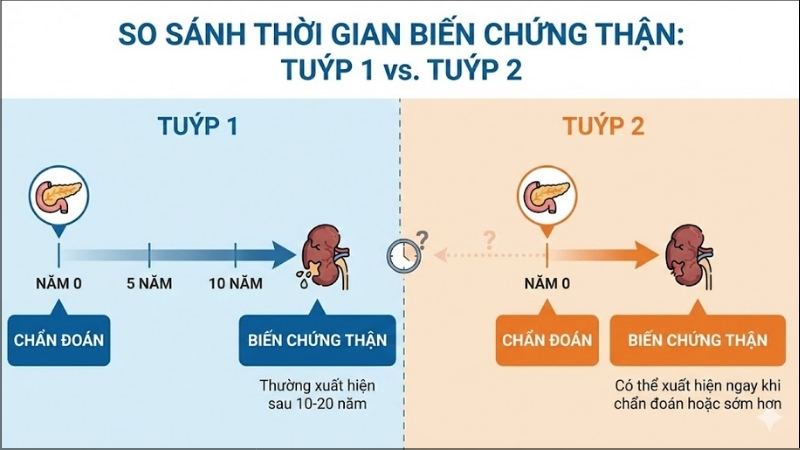
Bị tiểu đường bao lâu thì suy thận?
Thời gian dẫn đến suy thận không cố định ở mỗi người. Với đái tháo đường tuýp 1, biến chứng thường xuất hiện sau 10-15 năm mắc bệnh. Tuy nhiên, với tuýp 2, nhiều bệnh nhân có dấu hiệu suy thận ngay khi vừa phát hiện tiểu đường. Việc kiểm soát tốt đường huyết và huyết áp có thể kéo dài thời gian này lên đến hàng chục năm hoặc ngăn chặn hoàn toàn.
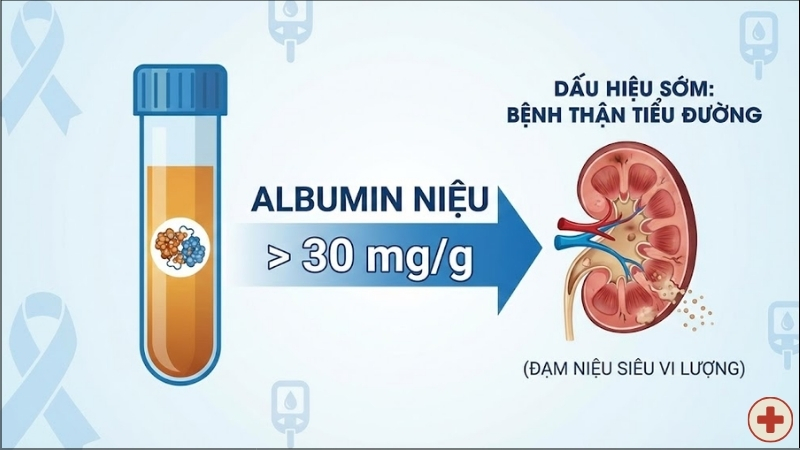
Chỉ số đạm niệu bao nhiêu là bị suy thận?
Chỉ số Albumin trong nước tiểu trên 30 mg/g được coi là dấu hiệu sớm của bệnh thận do tiểu đường (đạm niệu siêu vi lượng). Nếu chỉ số này vượt quá 300 mg/g, người bệnh đã chuyển sang giai đoạn đạm niệu đại thể, cho thấy thận đã bị tổn thương nghiêm trọng. Việc phát hiện sớm ở giai đoạn 30-300 mg/g giúp tăng khả năng phục hồi chức năng thận.
Chỉ số Albumin trong nước tiểu trên 30 mg/g được coi là dấu hiệu sớm của bệnh thận do tiểu đường (đạm niệu siêu vi lượng)
Người tiểu đường bị suy thận có chữa được không?
Suy thận do tiểu đường khi đã ở giai đoạn mạn tính thì không thể chữa khỏi hoàn toàn. Tuy nhiên, nếu phát hiện sớm ở giai đoạn đầu (có đạm niệu siêu vi lượng), việc điều chỉnh lối sống và dùng thuốc có thể đảo ngược tình trạng hoặc làm chậm đáng kể quá trình tiến triển. Mục tiêu chính là ngăn chặn bệnh chuyển sang giai đoạn cuối phải chạy thận hoặc ghép thận.
Kết luận
Cả đái tháo đường tuýp 1 và tuýp 2 đều mang đến rủi ro suy thận nếu không được quản lý chặt chẽ. Chìa khóa để bảo vệ đôi thận nằm ở việc tầm soát định kỳ các chỉ số eGFR và đạm niệu. Hãy chủ động kiểm soát sức khỏe ngay hôm nay bằng cách tham khảo các dịch vụ chăm sóc chuyên sâu tại HelloType1 để ngăn chặn biến chứng và duy trì cuộc sống khỏe mạnh.